Отличительные симптомы разных видов пневмонии

В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
- Односторонняя боль в грудной клетке, которая усиливается при вдохе.
- Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
- Одышка и сухой кашель, который все время усиливается.
- Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
- Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
- Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
- Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
- Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
- Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
- Ослабление иммунитета, слабовыраженные симптомы интоксикации.
- Похудание, отсутствие желания принимать пищу.
- Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
- Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
- Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
- Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Атипичная легионеллезная пневмония
Атипичная легионеллезная пневмония или болезнь легионеров – бактериальное заболевание вызываемое бактерией Legionella pneumophila. Это серьезное заболевание и без квалифицированной медицинской помощи может быть опасно для жизни человека.
Legionella pneumophila, в естественных условиях, развивается в пресноводных водах (ручьях, озерах), иногда во влажной почве. Это заболевание может быстро распространяться через системы водоснабжения, на которых не осуществляется должное санитарное обслуживание.
Легионелла наиболее эффективно развивается в теплой воде, поэтому в следующие водные системы наиболее эффективно участвуют в распространении бактерии:
- Ванны с гидросистемой;
- Душевые лейки;
- Смесители;
- Увлажнители;
- Декоративные водные элементы, например фонтаны;
- Баки горячей воды и нагреватели;
- Вентиляционные системы больших зданий.
В тело человека бактерия попадает при вдохе, через микроскопические капли воды, которые могут находиться в подвешенном состоянии в воздухе. Наглядным примером выступает туман. Следует отметить, что передача бактерии от человека к человеку практически невозможна, а заражение через контакт с влажной почвой крайне низкий.
Наибольшему риску заражения болезнью легионеров подвержены пожилые люди, курильщики и люди имеющие следующие патологии:
- Онкологические заболевания;
- Почечная или печеночная недостаточность;
- Сахарный диабет;
- Хронические заболевания легких (хроническая обструктивная болезнь легких, эмфизема).
Люди с ослабленной иммунной системой, из-за заболеваний или приема лекарственных препаратов (химиотерапия), также попадают в группу риска. Дети мало подвержены данному заболеванию и переносят его в легкой форме.
Симптомы
Легионеллез является общим термином, который описывает пневмонические и непневмонические формы инфекции Legionella.
Непневмоническая форма (болезнь Понтиака) представляет собой острую самокупирующуюся гриппоподобную болезнь, которая обычно длится от 2 до 5 дней. Инкубационный период составляет от нескольких часов до 48 часов. Основные симптомы: жар, озноб, головная боль, недомогание и мышечная боль (миалгия). Этот тип инфекции не приводит к летальному исходу.
Продолжительность инкубационного периода пневмонической формы легионеллеза — болезни легионеров — составляет от 2 до 10 дней (однако в ходе некоторых вспышек он, согласно имеющимся данным, составлял до 16 дней). Вначале симптомы проявляются в виде жара, потери аппетита, головной боли, недомогания и летаргии. У некоторых пациентов могут наблюдаться боли в мышцах, диарея и спутанность сознания. Обычно также наблюдается легкий кашель, однако до 50% пациентов могут выделять мокроту. Мокрота со следами крови, или кровохарканье, может наблюдаться приблизительно у одной трети пациентов. Тяжесть болезни варьируется от легкого кашля до быстротекущей летальной пневмонии. Смерть наступает в результате прогрессирующей пневмонии с расстройством и/или остановкой дыхания и полиорганной недостаточностью.
В отсутствие терапии течение болезни легионеров обычно ухудшается в течение первой недели. Наиболее частыми осложнениями легионеллеза, как и в случае других факторов риска, вызывающих тяжелую пневмонию, являются легочная недостаточность, шок и острая недостаточность почек и полиорганная недостаточность. Восстановление функций во всех случаях требует лечения антибиотиками и обычно занимает нескольких недель или месяцев. В редких случаях тяжелая прогрессирующая пневмония или ее неэффективное лечение может привести к осложнениям, поражающим головной мозг.
Показатели смертности от болезни легионеров зависят от тяжести заболевания, правильности подбора противомикробных препаратов в начале лечения, условий, в которых произошло заражение легионеллой, и индивидуальных особенностей больного (так, болезнь обычно протекает в более серьезной форме у пациентов с ослабленным иммунитетом). Показатель смертности может достигать 40–80% среди не получающих лечения пациентов с иммунодефицитными состояниями и может быть снижен до 5–30% путем надлежащего ведения больного в зависимости от тяжести клинических признаков и симптомов. В целом показатель смертности обычно составляет 5‑10%.
Как выявить пневмонию: алгоритм обследования
1. Проконсультируйтесь с врачом — изучив ваш случай, доктор составит план обследования. Воспаление легких классифицируют по ряду признаков (возбудителю, локализации). Пневмония может быть двусторонняя, очаговая (бронхопневмония), вирусно-бактериальная — и от этого зависит схема лечения. Будьте готовы к тому, что при наличии подозрения на воспаление легких вам назначат анализы и лучевую диагностику.
2. Сдайте анализы — лабораторная ПЦР-диагностика поможет дифференцировать пневмонию
Это важно, поскольку вирусная и бактериальная инфекция лечатся по-разному. Однако при определенных обстоятельствах анализы могут давать ложноположительный или ложноотрицательный результат
Например, известно, что при коронавирусе COVID-19 первичные анализы обладают погрешностью около 30%.
3. Проверьте легкие с помощью достоверных методов лучевой диагностики — сканирование грудной клетки покажет очаги поражения легких, если они есть. Сегодня наиболее информативным и точным способом диагностики пневмонии признана компьютерная томография (КТ) легких.
В отличие от флюорографии и рентгена, КТ легких достоверно покажет области поражения легких даже на ранней стадии пневмонии (1 и 2), когда процент деструкции легочной ткани может не превышать 10%. На томограммах такие участки легких выглядят как «матовые стекла» или засветы. При этом пациент успеет вовремя начать лечение, а флюорографию или рентген делать не нужно. Когда заболевание переходит в более тяжелую 3 или 4 форму (такую пневмонию покажет и обычный рентген), справиться с воспалением легких дома и без последующей специальной реабилитации уже не представляется возможным.
Если пациент действительно болен пневмонией, на КТ-сканах визуализируются очаги деструктивных изменений (отёк стенок альвеол, скопления жидкости), при этом на снимках будет несколько «матовых стекол». Например, при коронавирусе они обычно расположены с обеих сторон периферически — в задних и нижних отделах легких. Одно «матовое стекло» может указывать на другие заболевания (аллергию, бронхиальную астму) или онкогенный процесс.

Таким образом, по наличию «матовых стекол» на томограмме легких и их расположению, врачи диагностируют пневмонию. Дополнительные методы обследования (пульсоксиметрия, анализ крови и мокроты) нужны для определения тактики лечения.
Диагностика пневмонии — это комплекс мероприятий, в процессе которого врачи сравнивают данные и ключевые маркеры, чтобы поставить точный диагноз
От этого будет зависеть успех терапии и реабилитации после пневмонии, поскольку важно также свести к минимуму последствия перенесенного заболевания
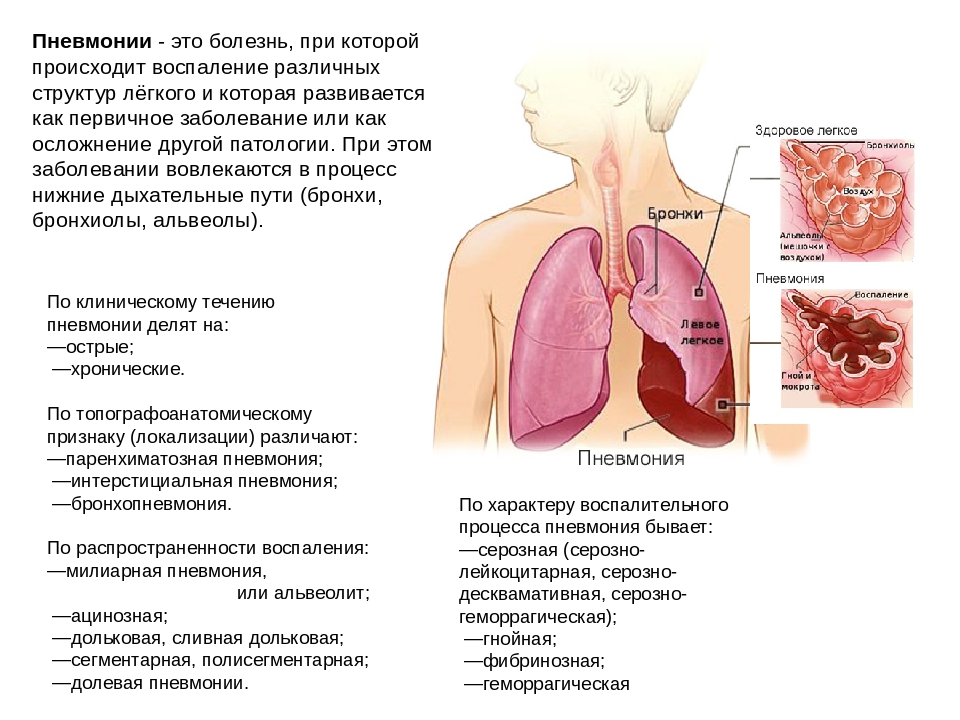
Что такое пневмония
Это воспаление легких, вызванное бактериями, вирусами или грибами. Может появиться как самостоятельное заболевание, но часто становится осложнением других болезней (грипп, коронавирус, , СПИД и другие иммунодефициты, опухоли легких, бронхоэктазы и т.д. ). Воспаление поражает нижние дыхательные пути – появляется кашель, мокрота, а при большом распространении процесса – одышка. Почти всегда пневмония сопровождается повышением температуры тела, слабостью, недомоганием. Пневмонии разделяют на внебольничную и внутрибольничную. О внебольничной подробнее будет рассказано далее в статье, а внутрибольничная пневмония отличается тем, что заболевает ею человек, находясь в больничных стенах на лечении от другого заболевания. Ввиду ослабленного иммунитета, на фоне приема лекарств, сопутствующих заболеваний, или если больной находится на искусственной вентиляции легких (ИВЛ) организм не справляется с попавшими в дыхательные пути бактериями (которые в здоровом организме не имели бы шанса на размножение), начинается воспаление, и развивается пневмония. Причем внутрибольничная пневмония часто становится много опаснее внебольничной: заболевают тяжелобольные, ослабленные пациенты часто старшего и пожилого возраста, внутрибольничные бактерии часто невосприимчивы (резистентны к антибактериальным препаратам, что приводит к высокой летальности.
Лечение
Если заболевание протекает в легкой форме, то госпитализация не требуется. В стационар направляют только тех пожилых пациентов, у которых помимо пневмонии обостряются хронические заболевания.
Бактериальная пневмония требует терапии антибиотиками широкого спектра действия. Вирусная или грибковая инфекция лечится противовирусными и противогрибковыми препаратами. Обязательно проводится терапия, направленная на облегчение симптомов. Пациенту назначают препараты для снижения температуры тела, муколитики, обезболивающие средства.
Больной должен придерживаться постельного режима, правильно питаться, получать блюда богатые белком и витаминами, пить достаточное количество воды. Ускорить выздоровление помогают витамины и иммуностимуляторы.
Хорошо зарекомендовали себя физиотерапевтические процедуры: электрофорез, массаж, ингаляции, магнитотерапия и пр. Лечение пневмонии дома возможно, но только в качество вспомогательной терапии.
Заразность болезни
Теоретически можно говорить о том, что воспаление легких – заразное заболевание, так как оно вызывается бактериями и вирусами. Однако практически невозможно заболеть им просто находясь рядом с человеком, которому уже поставлен этот диагноз.
Во-первых, заболевание вызывается микроорганизмами, постоянно находящимися во внешней среде, и с которыми люди так или иначе контактируют в повседневной жизни. Для того чтобы при этом человек заболел, должны присутствовать и другие факторы – ослабленный иммунитет, нахождение в закрытых непроветриваемых помещениях, вредные привычки, плохое питание.
Во-вторых, микробы, вызвавшие воспаление легких у одного человека, не обязательно спровоцируют его же у другого. При контакте с больным можно заболеть другим респираторным заболеванием, например бронхитом или ОРВИ.
В-третьих, заразность микробов наиболее высока, когда они находятся в верхних дыхательных путях и выделяются при незначительном кашле, чихании. Воспалительный процесс в легких развивается при преодолении возбудителями первичной защиты и наличии сопутствующих факторов, вирулентность бактерий и вирусов при этом снижается.
Таким образом, больные с воспалением легких не представляют большей опасности для окружающих, чем пациенты с обычным респираторным заболеванием. Их не помещают в инфекционные стационары или отдельные боксы, за некоторыми исключениями, например, в случае с ковидной пневмонией. Однако во всех ситуациях не стоит пренебрегать соблюдением разумных мер безопасности и ограничением контактов здоровых людей с больным.
Возбудитель
Возбудителями заболевания являются бактерии Legionella, присутствующие в воде или почвенных смесях для растений. Наиболее распространенным патогеном является пресноводная разновидность L. pneumophila, которая присутствует в естественной водной среде по всему миру. Однако наиболее часто источником инфекции становятся искусственные водные системы, в которых формируются благоприятные условия для роста и размножения Legionella.
Данные бактерии живут и размножаются в водных системах при температуре 20–50 градусов Цельсия (оптимально –35 градусов Цельсия). Legionella способна выживать и размножаться паразитическим образом в одноклеточных простейших организмах и биопленках, которые образуются в водных системах. Заражение человека может происходить в результате инфицирования клеток, которое происходит аналогично инфицированию бактерией простейших микроорганизмов.
Как защитится от ротавируса
Чтобы не заразиться ротавирусом от больного, нужно соблюдать определенные правила:
- Выделить больному отдельную посуду, полотенце и прочие предметы.
- Посуду зараженного человека мыть теплой проточной водой, а затем обдавать кипятком или кипятить.
- Полотенце часто стирают, перед стиркой предварительно вымачивают в дезинфицирующем растворе.
- Человек, который ухаживает за больным, должен надевать марлевую маску, регулярно менять и стирать свою одежду, а также часто мыть руки с мылом.
- Санузел и особенно унитаз моют часто с добавлением хлорки.
- Полы и все поверхности протирают много раз в день с добавлением хлорсодержащих средств.
Эти меры позволяют не заразиться ротавирусной инфекцией, которая очень ослабляет иммунную систему.
Непрямой контакт
Непрямой контакт происходит, когда кто-либо оставляет микробы на предмете, другой человек прикасается к этому предмету, и микробы передаются этому человеку.
Где могут оставаться микробы:
Дверные ручки
Лестничные перила
Поверхности стоек
Краны
Телефоны
Ключи
Кредитные карты
Планшеты
Пульты дистанционного управления
Клавиатуры
Ручки
Любые другие предметы и поверхности, к которым прикасаются разные люди.

Итак, носитель чихает или кашляет, а затем прикасается к дверной ручке, оставляя на ней микробы.
Другой человек прикасается к той же самой дверной ручке, и ему передаются микробы.
Если этот человек затем прикоснётся к своим глазам, носу, рту или ушам, не помыв перед этим руки тщательно, то микробы могут попасть внутрь его тела.

Другая распространённая форма непрямого контакта – это когда люди используют что-то совместно. Капельки жидкости организма есть на всём, что контактирует со ртом человека.

Поэтому непрямой контакт происходит, когда люди совместно используют кухонные принадлежности, бутылки с водой, когда они делятся напитками, едой и т. д., и микробы могут передаваться от одного человека к другому.
Кондиционер разносит заразу?
Больше всего претензий у ученых накопилось к централизованным системам вентиляции и кондиционирования, которыми обычно оснащены большие офисные здания, торговые центры, больницы, аэропорты. Исследования не раз отмечали, что в таких системах создается подходящая среда для процветания патогенных микроорганизмов, что потенциально опасно для здоровья людей и связано с “синдромом больного здания”. Впрочем, эти проблемы решаются добросовестным инженерным обслуживанием.
Виновны ли системы кондиционирования в распространении COVID-19, тоже дискуссионный вопрос. Компьютерное моделирование воздушных потоков на примере ресторана показало, что частицы вируса циркулируют в помещении при работе кондиционера. При этом авторы исследования подчеркивают, что правильное зонирование и установка защитных экранов на пути движения воздуха могут снизить риски заражения. ВОЗ считает, что пандемия не повод отказываться от кондиционера. Циркуляция воздуха и постоянный приток его с улицы снижают риски заразиться при соблюдении некоторых правил. Звучат они так: системы кондиционирования воздуха не работают в режиме рециркуляции (забирают воздух снаружи), люди в помещении сохраняют дистанцию и соблюдают правила гигиены, кондиционеры и их фильтры вовремя и качественно обслуживаются.
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Причины насморка, кашля, головной боли
Основная причина насморка, кашля, боли в горле – это воспаление, раздражение или слизистой оболочки дыхательных путей. Это может происходить при воздействии вирусной и бактериальной инфекции, при частом вдыхании загрязненного воздуха и химикатов, а также при попадании аллергенов. Головные боли – следствие повышенной температуры либо недостаточного поступления кислорода к клеткам, в том числе к головному мозгу.
ОРЗ и грипп
ОРЗ (острые респираторные заболевания) – это группа болезней, которые проявляются с характерной симптоматикой, но у них разные возбудители. ОРВИ диагностируется, если причиной заболевания становится вирусная инфекция: аденовирусы, риновирусы и другие. Их можно распознать по характерным симптомам:
- вялость, слабость, повышение общей температуры тела;
- боли в горле, покраснение и отечность слизистой;
- кашель – может быть сухой или влажный, с выделением мокроты;
- возможно воспаление регионарных лимфатических узлов.
Грипп – вирусное заболевание, которое характеризуется сильным кашлем, болью в горле, продолжительным повышением температуры до 38 градусов и более. Он часто протекает в острой форме, а сроки полного выздоровления могут составлять до 7–10 дней до нескольких недель.
Основная особенность вирусных болезней дыхательных путей – это высокая степень заразности и быстрое распространение воздушно-капельным путем. Бактериальные болезни возникают в результате снижения активности иммунной системы. Бактерии находятся в окружающей среде постоянно, но не вызывают опасных симптомов. Если иммунитет снижен, они проникают через естественные барьеры организма и вызывают ответные реакции в виде воспаления, повышения температуры, слабости и головной боли.
Пневмония
Пневмония – воспаление легких. Это опасное состояние, при котором существенно ухудшается поступление и усвоение кислорода, что сопровождается общей гипоксией (кислородным голоданием). Пневмония также может иметь вирусное или бактериальное происхождение, часто является осложнением заболеваний верхних дыхательных путей. Основной механизм ее развития – это распространение вирусов или бактерий из носовой полости и носоглотки к бронхам и альвеолам легких. Их слизистая оболочка воспаляется, альвеолы наполняются экссудатом.
В зоне риска развития пневмонии находятся люди со сниженной иммунной защитой. К ним относятся младенцы, пожилые люди, пациенты с любыми хроническими заболеваниями, в том числе сахарным диабетом, гипофункцией почек и печени, аутоиммунными нарушениями. У них простое ОРЗ может протекать в осложненной форме и переходить в воспаление легочной ткани. Болезнь проявляется следующими признаками:
- затрудненным дыханием – даже в состоянии покоя присутствуют кашель, хрипы, одышка;
- боль в грудной клетке, которая усиливается при глубоком вдохе и выдохе;
- бледность, синюшность кожи и слизистых оболочек – последствие гипоксии тканей.
Одно из опасных заболеваний, которое может приводить к обширной пневмонии – коронавирус
Болезнь широко распространена по всему миру, поэтому важно выполнять общие правила профилактики. Она может протекать в легкой форме, но требует своевременного лечения, поскольку отличается высокой степенью контагиозности и стремительно распространяется среди населения
Аллергия
Кашель, появление истечений из носа, слезотечение – типичные признаки аллергической реакции. Аллергены представляют собой вещества, которые находятся в окружающей среде и в норме не опасны для человека. К ним могут относиться пыльца растений, пыль, шерсть животных, некоторые химикаты и любые другие факторы. Они попадают на слизистую оболочку дыхательных путей и вызывают ответную реакцию иммунной системы. Организм аллергика реагирует на них как на чужеродные белки, поэтому включает механизмы защиты. Процесс проявляется типичными симптомами: отечностью, воспалением, усиленной экссудацией. Аллергия опасна, поскольку отечность слизистой оболочки горла приводит к острой дыхательной недостаточности. Ее можно купировать применением антигистаминных препаратов, которые снижают реактивность иммунной системы.
Симптомы пневмонии: как определить заболевание ещё до её начала?
Пневмония — это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями
Поэтому так важно знать все признаки, которыми проявляется болезнь
Причина пневмонии — это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
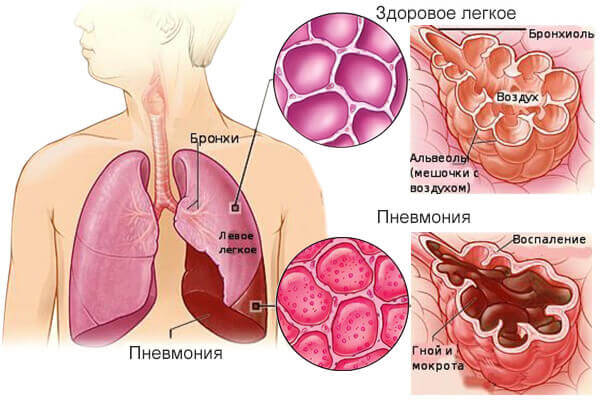
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Диагностика
Диагностика пневмонии включает в себя следующие этапы:
Первичное посещение врача , во время которого он собирает анамнез, осматривает пациента, слушает его дыхание.
Прохождение рентгенографии легких. Затемнение на снимках позволяет визуализировать воспаленные участки.
Сдача крови, мочи и мокроты на анализ. Эти исследования позволяют оценить степень выраженности воспаления (по уровню лейкоцитов и СОЭ). Изучение мокроты дает информацию о возбудителе инфекции.
Прохождение КТ или МРТ легких, фибробронхоскопии. Эти исследования назначают в том случае, когда у врача остаются сомнения в точности диагноза.
Диагностировать пневмонию может только врач, на основании ряда исследовательских процедур. Ее симптомы имеют определенную схожесть с бронхитом и другими болезнями легких. Поэтому медлить с обращением к специалисту не следует.
Лечение
Скрытая пневмония без кашля лечится так же, как классическая форма болезни, сопровождающаяся выраженными симптомами. Обязательный этап диагностики – выявление возбудителя патологического процесса. В зависимости от результатов обследования больному назначают антибиотики, противогрибковые или антипаразитарные средства.
В качестве дополнительных средств используются:
- противовоспалительные лекарства;
- отхаркивающие препараты (для вывода экссудата из легких);
- иммуностимуляторы;
- витамины.
На этапе ремиссии больным назначают массаж, физиотерапию, лечебную физкультуру, которые способствуют восстановлению легочной ткани.